Jedním z nejdůležitějších orgánů gastrointestinálního traktu je slinivka břišní. Je to v tom, že vznikají trávicí enzymy, které rozkládají proteiny, tuky a sacharidy.
Její ostrovní aparát vylučuje inzulin a glukagon do krve - látky nezbytné pro endokrinní proces. Proto je nutné zapojit se do prevence pankreatitidy a její včasné léčby.
Příčiny chronické pankreatitidy
Zánět slinivky břišní - to je pankreatitida. Může se vyskytovat v akutní a chronické formě, přičemž akutní forma znamená kompletní obnovu funkce žlázy s řádnou léčbou, zatímco chronická forma se vyvíjí v průběhu 10–15 let od akutní formy a vyznačuje se neustálým poklesem funkce pankreatu.
Chronická pankreatitida se vyvíjí z akutní formy onemocnění. Důvodem může být několik faktorů:
- Pravidelné užívání alkoholu ve velkém množství - to je hlavní příčina v 50% všech případů onemocnění. Enzymy, pod vlivem alkoholu, rostou v krvi a zastavují se v cévách a křeč svěra způsobený enzymy neumožňuje enzymům dostat se do potravy a trávit je;
- Jíst velké množství mastných nebo kořeněných potravin s nevyváženou dietou - útoky akutní pankreatitidy se obvykle objevují po prázdninách, kdy lidé jedí hodně nezdravých potravin a naplňují je velkým množstvím alkoholu;
- Žlučové onemocnění - pankreatitida je její komplikací ve 20% všech případů. Kameny procházející potrubím blokují enzymy v potrubí a neumožňují jim dostat se do střev, ničí samotné slinivky;
- Poranění břicha nebo zánětlivé procesy v břišních orgánech;
- Infekce - pankreatitida může být výsledkem virové hepatitidy, příušnic a dokonce chřipky za určitých okolností;
- Metabolické poruchy.
Jakýkoliv z výše uvedených důvodů může být začátkem akutní a pak chronické pankreatitidy, takže byste měli jíst správně, nezneužívat alkohol a být pravidelně sledován lékařem.
Příznaky a diagnóza
Každá nemoc má své vlastní příznaky. Složitost symptomů chronického zánětu slinivky břišní u dospělých je taková, že se na chvíli objeví a pak zmizí.
Tj Existují určité faktory, které tuto chorobu vzrušují a projevují její příznaky.
Měli byste být pozorní na reakci těla na určité faktory, abyste si včas všimli trendu a poradili se s lékařem.
Příznaky chronické pankreatitidy jsou:
- bolest v různé intenzitě v levé hypochondrium, někdy vyzařující do dolní části zad. Útoky na bolest se obvykle vyskytují po jídle a jsou trvalé nebo dočasné;
- nevolnost nebo zvracení;
- nepříjemné svědění, pálení žáhy a přetrvávající kyselá chuť v ústech;
- těžkost v břiše a neustálé rachotění;
- nadýmání;
- častá zácpa, rozptýlená volnou stolicí;
- drastické hubnutí.

Diabetes mellitus je často nejen průvodním onemocněním, ale také příznakem pankreatitidy. V případě výskytu a ještě častějšího výskytu jednoho nebo více uvedených příznaků se poraďte s lékařem.
Umožňuje identifikovat pouze speciální diagnostické postupy. Diagnostický proces se skládá z několika fází:
- Vidět lékaře a mluvit s ním;
- Detekce symptomů;
- Vizuální vyšetření pacienta, palpace a detekce puchýřů nebo jiných abnormalit;
- Laboratorní testy: krev, moč a výkaly;
- Coprogram - stanovení procenta trávené potravy;
- Specifické a stresové testování;
- Ultrazvuk;
- Gastroskopie;
- Endotropní sonografie;
- Endoskopie.
V některých případech se provádí také výpočetní a magnetická rezonance. Vzhledem k tomu, že všechny testy jsou zcela specifické, pacient je nejčastěji odeslán do nemocnice ihned po návštěvě lékaře, kde je možné provádět testy a provádět postupy ve výhodnějších podmínkách a ve správný čas.
Pokud pacient trpí bolestí, pak je nemocnice nezbytným předpokladem.
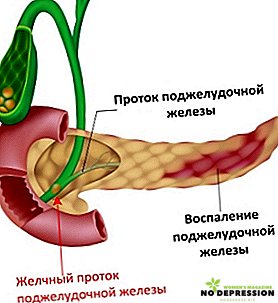
Zánětlivé procesy se mohou vyskytovat v pojivových tkáních slinivky břišní, její hlavy nebo vnitřní dutiny, takže je nutný úplný a úplný výzkum k identifikaci léze a výběru požadovaného průběhu léčby.
Léčba onemocnění
Léčba pankreatitidy by měla mít integrovaný přístup, jehož účelem bude normalizace a obnova žlázy. Léčba zahrnuje diety a léky. Ve zvláštních případech je předepsán chirurgický zákrok.
Terapeut je povinen předepsat přísnou dietu, podle které je možné předcházet útokům pankreatitidy a jejímu dalšímu rozvoji. Obvykle, dieta zahrnuje jíst pouze vařené potraviny a dušené v minimálním množství.

Léčba je zaměřena na zmírnění bolesti. Jako použité léky:
- No-silo - 1-2 tabl. až 3 krát denně;
- Novocain - předepsaný lékařem;
- Festal - až 2 tablety 3x denně;
- Mezim - 2 pilulky před jídlem a 2 pilulky po;
- Ampicilin je antibiotikum pro prevenci infekce o 250-500 mg každých 6 hodin;
- Papaverin - 1 svíčka 2-3 krát denně;
- Platyphyllinum - 2-4 mg až 3 krát denně;
- Promedol předepisuje lékař.
Všechny používané léky jsou obvykle označovány jako antispasmodika, antisekreční a pankreatické léky a měly by být používány striktně, jak je předepsáno ošetřujícím lékařem. Léčba by měla také zahrnovat eliminaci závislosti na alkoholu, pokud je příčinou zánětlivých procesů v ní a aktivní léčby souvisejících onemocnění.

Chirurgický zákrok je předepsán v případě komplexní formy onemocnění, akutní bolesti nebo výskytu cysty. Operace lze provádět dvěma způsoby:
- přímé odstranění cyst a kamenů ze žlázy nebo úplné odstranění orgánu;
- nepřímý - zahrnuje operace na žlučovodech, střevech nebo neurotomii.
Může být léčena pankreatitida?
Chronická verze pankreatitidy znamená nevratné změny v pankreatických tkáních a je nevyléčitelná. Toto onemocnění však není fatální, s včasnou léčbou. Pacienti s diagnózou tohoto onemocnění by měli:
- být viděn lékařem;
- každých šest měsíců;

- léčit souběžná onemocnění;
- dodržovat dietu;
- přestat pít alkohol;
- podstoupit lázeňskou léčbu.
Neměli byste si myslet, že léčba závisí pouze na ošetřujícím lékaři. Bohužel, při chronické pankreatitidě je jeho úkolem pouze diagnostikovat, zmírňovat symptomy bolesti a předepisovat dietu a léčbu.
Pokračuje zánět, záleží pouze na pacientovi a jeho práci na sobě.
Dieta pro chronickou pankreatitidu
Dieta je nejdůležitějším bodem při léčbě zánětlivého procesu pankreatu. A je to také nejtěžší, protože není vždy snadné přinutit se jíst jednoduchou kaši a mastný tuk a uzené. Dieta pro tuto nemoc znamená:
- hladovění v prvních 2 dnech bolestivých záchvatů;
- úplné odmítnutí alkoholu;
- maximální omezení tukových potravin;
- používat pouze sůl jako koření;
- odmítnutí fazolí a zelí;
- jíst zeleninu obsahující škrob a vlákninu, pouze v pečené nebo vařené formě. Patří mezi ně brambory, mrkev, dýně, cuketa a řepa;
- Omezování čokolády, dortů a krémových dortů;
- Odmítnutí kávy a nápojů sycených oxidem uhličitým;
- používejte pouze teplé potraviny, ne horké;
- rozdělená jídla;
- použití komplexů vitaminů;
- odmítnutí silných vývarů a nakládaných produktů;
- přítomnost potravin s vysokým obsahem bílkovin;
- omezení tuků a sacharidů.

Je to dodržování správné diety a odmítání nežádoucích produktů, stejně jako zdravého životního stylu pomůže nejen vyrovnat se s záchvaty chronické pankreatitidy, ale také snížit jeho negativní účinky na minimum.
Co dělat během exacerbace
Exacerbace chronické pankreatitidy znamená silnou bolest v pankreatu, možné zvracení a průjem. Prvním krokem v exacerbaci je návštěva lékaře nebo volání sanitky doma. Do doby, než se objeví lékař, byste měli:
- Aby si mohl lehnout - pacient potřebuje úplný odpočinek;
- Nejezte ani jídlo ani vodu;
- Na levou hypochondrium položte topnou podložku se studenou vodou;
- Nepoužívejte léky proti bolesti.
V této pozici byste měli počkat na lékaře a následovat jeho doporučení. Vzhledem k tomu, že chronická pankreatitida má období exacerbace několik dní, měli byste si odpočinout 2-3 dny (je možné vzít si nemocenskou dovolenou) a několik dní odmítnout jídlo.

Komplikace a prognóza
Konstantní zánět pankreatu je charakterizován rozvojem komorbidit, jako je diabetes, peptické vředy a zažívací poruchy.
Úmrtnost chronické pankreatitidy je asi 20% v první dekádě po diagnóze a 50% v příštích 20 letech.
Úmrtnost je způsobena rozvojem komplikací spojených s kolapsem postižené tkáně pankreatu a jejich vstupem do krve. Negativní účinky mají také exacerbace, zažívací poruchy a rozvoj infekce.
Vývoj je možný:
- žloutenka;
- akutní selhání ledvin;
- ulcerózní léze žaludku;
- plicní edém a pneumonie.
S odmítnutím alkoholu, stejně jako s konstantní stravou, míra přežití u pacientů s pankreatitidou je až 80%.
Další informace o chronické pankreatitidě naleznete v následujícím videu.















