Pankreatická nekróza nebo nekróza pankreatu je jednou z nejvzácnějších nemocí břišních orgánů. V 70% případů je nemoc diagnostikována u mladých lidí. Může to být buď samostatná patologie nebo komplikace akutní pankreatitidy. Šance na přežití po zničení slinivky břišní jsou malé, pohybují se od 30 do 60% i při včasné léčbě. V případě totální nekrózy jsou šance nulové.
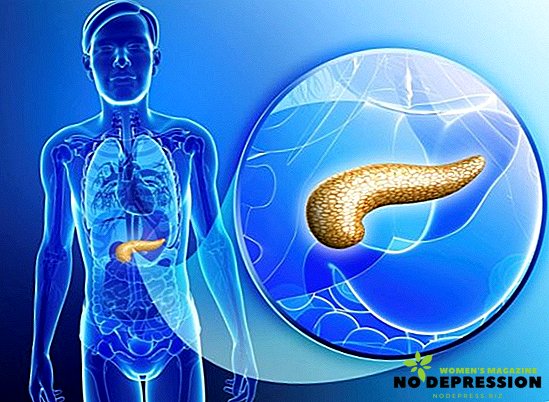
Pankreatonekróza a její typy
Pankreatická nekróza je onemocnění pankreatu, při kterém dochází k buněčné smrti v důsledku vývoje zánětlivého procesu. Jako výsledek, žláza je zničena, jeho nedostatek se vyvíjí.
Pankreatická nekróza často není komplikací akutní pankreatitidy, ale jedním z jejích stadií, charakterizovaných komplexním průběhem a rychlou progresí.
Zobrazení
Tato patologie je klasifikována podle následujících parametrů:
- V závislosti na prevalenci destruktivního procesu je nekróza: omezená, rozšířená, mezisoučet (většina postižené žlázy), celkem (žláza je zcela poškozena).
- Přítomností infekcí: sterilní, infikovaná. Sterilní nekróza je rozdělena do následujících forem: adipózní (projevuje se velmi pomalu a v prvních dnech je pozitivní prognóza pro léčbu) a hemoragická nekróza pankreatu (progreduje velmi rychle, může být doprovázena vnitřním krvácením).
- V závislosti na kurzu: progresivní, abortivní.
Hlavní důvody vývoje
K rozvoji této patologie přispívají tři hlavní faktory.
První z nich - alimentární - je považován za nejčastější příčinu nekrózy. V těle dochází k destruktivním procesům v důsledku konzumace významných dávek alkoholu nebo velkých množství tukových potravin. Druhý je obstrukční. V tomto případě dochází k zablokování kanálu žlázy, což způsobuje zvýšení intraduktálního tlaku, permeabilitu stěn krevních cév, aktivaci enzymů žláz - to vše prostě zničí orgán.
Třetí faktor se nazývá reflux: provádí se reflux žluči z dvanáctníku do slinivky břišní. To aktivuje profermenty a spouští některé enzymatické reakce. Příčiny nekrózy jsou v tomto případě pooperační komplikace, poranění břicha, endoskopické výkony, vaskulární vaskulitida, porucha svěrače, otrava jídlem.
Tato patologie se může vyskytnout u kterékoliv osoby, ale existuje zde riziková skupina - kategorie osob s vysokou pravděpodobností vzniku tohoto onemocnění. Patří mezi ně pacienti s:
 chronický alkoholismus;
chronický alkoholismus;- žlučové kamenné onemocnění;
- jaterní patologie a onemocnění pankreatu;
- gastrointestinální onemocnění;
- vrozené abnormality zažívacího traktu.
Mechanismus vývoje onemocnění
Základem mechanismu vývoje patologie je porucha lokálních ochranných sil žlázy. K rozvoji nekrózy dochází ve třech fázích.
První fáze
V důsledku etiologických faktorů se zvyšuje vnější sekrece slinivky břišní, protahování kanálků a rušení odtoku pankreatických šťáv. V důsledku zvýšeného intraduktálního tlaku, parenchyma orgánů bobtná, malé oblasti žlázy jsou zničeny a účinek proteolytických enzymů je zvýšen. To vše vede k masivnímu poškození ucpávky. Orgány se tak začnou trávit. Když je aktivována lipáza, dochází k destrukci cévních stěn.
Toxiny nebo produkty rozkladu tkání a enzymů vstupují do krevního oběhu v důsledku destrukce stěn cév a mají toxický účinek na všechny orgány.
Jsou postiženy játra, ledviny, srdce a mozek. Vývoj jakékoliv klinicko-anatomické formy patologie závisí na převaze aktivity lipázy nebo elastázy. Pokud je lipáza aktivnější, tuková tkáň žlázy se začíná zhroutit, pak se začnou zhroutit nekrotizující místa omentum, peritoneum a vnitřních orgánů. Tato forma nekrózy se nazývá mastná.
V případě, že převažují mikrocirkulační poruchy, dochází k vaskulárním křečím, které způsobují rychlý edém. Za několik hodin se stěny cév rozšíří a krevní orgány v orgánech orgánů zpomalí. Tyto procesy zvyšují krevní sraženiny a následně vedou ke vzniku ischemické nekrózy. Zvýšený účinek elastázy vede k destrukci cévních stěn žlázy a pak dalších orgánů.
Jako výsledek, železo je namočené v krvi, a krvácení se vyvíjí ve vnitřních orgánech a výpotek může objevit se v dutině břišní. Tato forma patologie se nazývá hemoragická nekróza.
Druhá fáze
V pankreatu a vnitřních orgánech se tvoří absces.
Třetí fáze
V slinivce břišní a retroperitoneální tkáni se vyvíjejí hnisavé procesy.
Hlavní příznaky patologie
Nekróza slinivky břišní má zjevný klinický obraz. Vzhledem k tomu je obtížné zaměnit tuto patologii s jinou nemocí.
Bolest
 Hlavním příznakem tohoto onemocnění. Bolest se může objevit v levé polovině břicha, aby se v rameni, zádech, tříslech. Pacient často nedokáže popsat přesné umístění bolesti, nazývá se také pásový opar. Intenzita syndromu bolesti je odlišná, závisí na závažnosti patologie.
Hlavním příznakem tohoto onemocnění. Bolest se může objevit v levé polovině břicha, aby se v rameni, zádech, tříslech. Pacient často nedokáže popsat přesné umístění bolesti, nazývá se také pásový opar. Intenzita syndromu bolesti je odlišná, závisí na závažnosti patologie.
Čím dále deštruktivní proces postupuje, bolest se stává méně výraznou. Toto je kvůli smrti nervových zakončení. Snížení bolesti a přítomnost intoxikace jsou špatné prognostické příznaky. Bolest ustupuje poněkud v pozici na straně s koleny ohnuté. Proto pacienti s takovou patologií často berou popsanou pozici, aby snížili nepohodlí.
Nevolnost a zvracení
Bezprostředně po nástupu bolesti může začít neomezené zvracení. A to není spojeno s jídlem, nepřináší úlevu. Žluč a krevní sraženiny jsou obvykle přítomny v zvratcích.
Známky dehydratace
Časté zvracení vede k dehydrataci. Výsledkem je, že kůže a sliznice se stávají velmi suchými, na jazyku se objevuje bílá šupinka, anurie se může vyvinout, když nedochází k vylučování moči. Nemocný člověk neustále zažívá žízeň a sucho v ústech.
Nadýmání a nadýmání
Vzhledem k tomu, že slinivka břišní není zapojena do trávicího traktu, začnou se ve střevě zvyšovat procesy rozpadu. To způsobuje zvýšenou nadýmání, nadýmání, retenci plynu.
Známky intoxikace
Patří mezi ně:
- Toxémie. Toxiny bakterií, které cirkulují v krvi, vedou k intoxikaci těla. V tomto ohledu může teplota stoupnout až na 38 stupňů a vyšší, je zde obecná slabost, rychlý srdeční tep, dýchání, dušnost, dochází k poklesu tlaku. Účinek toxinů na mozek může způsobit encefalopatii. V důsledku toho se pacientovo vědomí stává zmateným, stav - vzrušený nebo naopak inhibovaný. U těžké toxémie se může vyvinout kóma.
- Hyperémie. Během toxémie uvolňuje slinivka břišní vazoaktivní látky do krve, rozšiřují cévy. To se projevuje zarudnutím kůže. S následným vývojem intoxikace se pleť zbledne, získá zemitou nebo ikterickou barvu, zchladí se po stranách, na zádech, hýždích, v oblasti pupku může tvořit modrofialové skvrny v důsledku vnitřního hematomu a krvácení.
- Vnitřní krvácení. Kvůli zvýšené elastase jsou krevní cévy zničeny, hemoragické výpotky jsou vytvořeny v břišní dutině.
- Příznaky peritoneálního podráždění. Fáze toxémie trvají asi týden, charakterizované zvýšením symptomů bez ohledu na intenzitu léčby. Dalším stupněm je tvorba hnisu. V důsledku zánětu se slinivka výrazně zvětšuje, v žaludku se vytváří hnisavá infiltrace. V oblasti slinivky břišní se kůže stává velmi citlivou, může dojít k vícečetnému selhání orgánů.
Možné komplikace
Komplikace pankreatické nekrózy zahrnují:
 peritonitida;
peritonitida;- absces břišní dutiny;
- nedostatek enzymu;
- žaludeční nebo střevní vřed;
- fistuly
- bolestivý šok;
- infekční toxický šok;
- hnisání v pankreatu;
- záchvaty žaludku;
- trombóza portální žíly.
Diagnostika
Diagnóza nekrózy může být provedena na základě anamnézy a charakteristických obtíží, vyšetření pacienta a dalších vyšetření. Laboratorní diagnostika zahrnuje kompletní krevní obraz. V důsledku dehydratace, hematokritu, ESR, leukocytů, amyláz, trypsinu v krvi a moči, zvýšení cukru a kalcitoninu v krvi, což svědčí o závažném zánětu nebo infekci. Pozorováno je také zvýšení C-reaktivního proteinu a zvýšení jaterních enzymů.
Instrumentální diagnostika zahrnuje:
- Ultrazvuk pankreatu, žlučových cest. S touto patologií jsou pozorovány souběhy v žlučových cestách, železo se zvyšuje, je pozorována heterogenní struktura orgánů, tekutina je přítomna v břišní dutině, jsou zde kapsy nekrózy a cyst.
- Počítačová tomografie také ukazuje zvětšenou žlázu, ložiska nekrózy, výpotek v dutině břišní.

Provádělo se také rentgenové vyšetření břicha, MRI, propíchnutí tekutých útvarů, následované bacpozičním materiálem, identifikace možných mikroorganismů a stanovení jejich citlivosti na antibiotika, retrográdní diagnostická laparoskopie.
Jak se léčí?
Po diagnóze musí léčba začít okamžitě. Pacienti musí být hospitalizováni na chirurgickém oddělení v nemocnici, kde je prováděna komplexní léčba, zaměřená na potlačení probíhajících procesů, odstranění symptomů a prevenci vzniku hnisavých komplikací. Čím dříve a aktivněji je terapie zahájena, tím větší jsou šance na zotavení. Léčba může být prováděna konzervativními nebo chirurgickými metodami.
Konzervativní terapie
Zahrnuje kompletní odpočinek, odpočinek na lůžku a terapeutický půst. Během této doby je pacientovi zakázána fyzická aktivita a stravování. Jídlo je parenterální po dobu 5-7 dnů.
Potlačení bolesti
Pro úlevu od bolesti a relaxace svěrače se parenterálně podávají antispasmodická léčiva, například ne-silo, Platyfillin, stejně jako narkotická analgetika, například Baralgin nebo Analgin. Kromě toho je přijatelná regionální blokáda Novocain. Pro těžké bolesti je povoleno podávání narkotik s výjimkou morfinu.
Blokování slinivky břišní a sekrece žaludku
Pro snížení sekreční aktivity žaludku se anti-enzymová činidla podávají intravenózně, například Gordox. Potlačení sekrece žaludku je zajištěno použitím anticholinergik, například Atropinu, stejně jako mytí žaludku speciálním roztokem. Pomůže také snížit vylučování žaludku Omeprazol a další inhibitory protonové pumpy.

V nepřítomnosti souběžné cholelitiázy jsou předepsány choleretické léky, které uvolňují žlučovody. Je také nezbytné zajistit lokální podchlazení, to znamená, že se na žaludek chladí. To pomůže nejen snížit sekreci slinivky, ale také zmírnit bolest.
Antibiotika
Antibakteriální léčiva jsou předepsána pro profylaktické účely v případě aseptické nekrózy, pro potlačení patogenní mikroflóry a pro infekci pankreatu. Z antibiotik se používají cefalospariny, například Cefepime používající fluorochinolony a metronidazol.
Infuzní léčba
K odstranění krve toxinů a agresivních pankreatických enzymů je předepsána infuzní terapie. K naplnění objemu tekutiny a zlepšení reologických vlastností krve se intravenózně injikují koloidy, například albumin. Pro potlačení zvracení se Intramus podává intramuskulárně.
Infuzní terapie se obvykle předepisuje v kombinaci s diuretiky, například furosemidem, aby se snížil edém a zajistila nucená diuréza.
Detoxikace
Pro detoxifikaci se používají mimotělní metody: plazmaferéza, hemosorpce, hemofiltrace. Hormon hypotalamu je nutně injikován intravenózně - potlačuje vylučování žaludeční šťávy, endokrinní funkce. Tento nástroj také snižuje průtok krve ve vnitřních orgánech, což pomáhá zabránit vnitřnímu krvácení.
Chirurgická léčba
Ve většině případů vývoj této patologie ukazuje operaci. Účelem operace je stanovení pohybu pankreatických šťáv, odstranění nekrotických ložisek, odvodnění břišní dutiny, zastavení krvácení.
Chirurgický zákrok může být odložen na několik dní, dokud se stav pacienta během akutní patologie nestabilizuje. Současně je však indikována okamžitá chirurgická léčba v případě totální nekrózy, hnisavé peritonitidy. V přítomnosti infikované destruktivní léze žlázy lékaři dávají přednost laparoskopické operaci - poskytují široký přístup do břišní dutiny.
Často během akce se odborníci musí odstranit sousední orgány, jako je slezina, žlučník. V některých případech je nutná reoperace kvůli pokračující destrukci pankreatu. Radikální chirurgická léčba zahrnuje úplné odstranění nekrotických hmot, částí orgánu nebo orgánu.
V případě nekrózy se doporučuje provádět minimálně invazivní operace, jako je laparoskopická reorganizace, odvodnění břišní dutiny.
Rehabilitační funkce
Po operaci může pacientova invalidita přetrvávat 3-4 měsíce nebo déle. V pooperačním období závisí zotavení pacienta od péče a rehabilitačních opatření. V prvních třech dnech by měl být operovaný pacient na jednotce intenzivní péče, kde odborníci sledují tlak, hladiny elektrolytů, cukr, demitidu, hodnoty moči.
Při stabilním stavu je pacient převeden na operační oddělení. První dva dny ukazují terapeutický půst. Tři dny po operaci je povolena šetrná strava:
- Neslazený čaj;

- drcené tekuté polévky v zeleninové vývarě;
- pohankové a rýžové kaše na vodě;
- proteinová omeleta;
- tvaroh;
- máslo;
- v noci můžete pít sklenici jogurtu nebo teplé vody s medem.
V prvních deseti dnech po operaci jsou všechna jídla vařena v páře, poté mohou být přidány do krmiva vařené libové maso a ryby v malých množstvích. Vypuštění z nemocnice trvá asi jeden a půl až dva měsíce.
Domácí léčba
V prvních dnech po propuštění se pacientovi doporučuje odpočinek. Povinné je diety, odpolední zdřímnutí. Po 2 týdnech jsou povoleny malé venkovní procházky, jejichž délka může být postupně zvyšována.
Je velmi důležité, abyste během rehabilitačního období nepracovali. Čtení, sledování televize, malé domácí práce by se mělo zastavit, jakmile se pacient začne cítit nemocný.
Rehabilitační aktivity zahrnují:
- užívání léků obsahujících inzulín k regulaci hladiny cukru v krvi;
- multienzymové přípravky pro asimilaci potravin;
- Fyzioterapie a fyzioterapie.
Vlastnosti výživy po operaci
Pro nekrózu pankreatu existuje několik doporučení pro dietu:
- jídla by měla být zlomková, v malých porcích, asi 6krát denně;
- je žádoucí brát jídlo současně;
- je nutné zcela odstranit kouření a alkohol;
- nádobí by mělo být při pokojové teplotě;
- jídlo je žádoucí k mletí;
- jídla mohou být dušená, dušená nebo vařená.
Zakázané produkty zahrnují:
 čerstvý chléb;
čerstvý chléb;- ječmen;
- Kukuřičné krupice;
- fazole;
- čočka;
- tučné maso a ryby;
- káva, čokoláda, silný čaj;
- Konzervy, uzeniny, klobásy;
- okurky a okurky;
- houby a houbací vývar;
- masové nebo rybí vývary;
- bílé zelí;
- kyselá nebo kořeněná zelenina;
- sádlo, margarín, živočišné tuky;
- plnotučné mléko a tučné mléčné výrobky;
- vejce;
- hrozny, data, fíky.
Můžete konzumovat:
- nízkotučný tvaroh;
- zeleninové polévky;
- kaše na vodě nebo směs mléčné vody;
- vařené těstoviny;
- chudé ryby a maso;
- vařená zelenina;
- máslo;
- slané sušenky;
- ředěné čerstvé šťávy.
Jaké jsou předpovědi?
S touto patologií je prognóza nejistá a závisí na mnoha faktorech: jak rychle byla léčba zahájena, věku pacienta, formě patologie, přítomnosti souběžných onemocnění, dodržování lékařských doporučení, rozsahu chirurgického zákroku.
Diabetes se může vyvinout u 25% pacientů, kteří trpěli destruktivní formou pankreatitidy. Často se tvoří pseudocysty, může se objevit chronická pankreatitida a objeví se pankreatické píštělí. Úmrtnost v této patologii je velmi vysoká - v případě septické nekrózy je až 40%, u infikovaných 60%.


 chronický alkoholismus;
chronický alkoholismus; peritonitida;
peritonitida;
 čerstvý chléb;
čerstvý chléb;